六談牙床植骨手術---最近的進展
前面貼文曾提到,牙床裂隙有三個開口,一個通往鼻底,一個通到牙床後面的上顎,一個在嘴唇後面,牙床的前方。牙床植骨手術的時候,必須把鼻底、上顎、還有牙床前方的牙齦組織,通通徹底分離,完全暴露牙床的裂隙,三個通路各自縫合到滴水不漏,才能把從骨盆挖取的骨骼填到裂隙當中。如果縫合不夠緊密,口腔細菌從傷口侵入,移植的骨骼就會感染,導致失敗的結果。
這三個通路中,靠上顎(組織沒有彈性),與靠鼻底(傷口比較深)的縫合,比較會有困難。有時候沒辦法縫到滴水不漏,雖然用了一些稱為“組織黏合劑“的東西來封閉傷口,有些病患還是會有感染的問題。
先前貼文當中曾提到,我最早學習的手術方式:就是因為怕鼻底與上顎的通路不好縫合,所以縮小手術的範圍。這樣雖然沒有縫合的問題,可是手術範圍小,往往會在上顎留下殘餘的裂隙,術後進食喝水,還是會從鼻腔反流。另外裂隙沒有完全暴露,移植的骨量不夠,存活的骨量更少。雖然經歷手術,卻沒有達成手術的目的。我從國外進修回來,雖然大力推廣我從國外老師學來的技術,可是同仁們往往囿於鼻底與上顎通路縫合的困難度,而沿用傳統的手術方式。
大約7-8年前開始,為了避免失敗,對於鼻底或上顎傷口縫合有困難的病患,雖然已經從骨盆挖取了骨頭,我就不再勉強把骨頭植入,只把軟組織縫合。這樣傷口雖然不夠緊密,因為沒有移植骨頭,卻也都不會感染。已經挖取的骨頭,就放在超過零下50度的骨庫冷藏。原本的想法,是先讓軟組織癒合,等6-12個月之後,再次手術植入已經挖好的骨頭。當時跟家長們也是這麼說的:”歹勢!6-12個月之後,再次手術,規模會比較小,也不會疼痛“(不用再次挖骨)。
這些病患在6-12個月後,原本預定的再次手術之前,都會再拍牙床的X光片(要做植骨前後的比較),許多病患的X光都顯示裂隙中有新骨生成,既然有新骨生成,手術當然會取消。這樣過了幾年,有一天突然想起多數這樣的病患都沒有再次手術,為了查證我的記憶,於是請負責骨庫的同仁去骨庫查一查這些病患的骨頭,果真絕大多數還在冷藏(表示都沒有經歷再次的手術)。這種發現激起我的好奇:植骨手術是否真的需要移植骨頭?我請一位年輕醫師(目前已經去開業的何于甄醫師),把這些病患的X光調出來評估,結果顯示:只有牙床修復的病患,新骨生成的效果似乎跟植骨的病患類似。
我好好查了醫學文獻:修復牙床裂隙的骨膜,的確可以自行產生骨頭。早在60年代,瑞典的唇顎裂大師Skoog,就曾經在3個月大唇修復的同時,修復牙床,他同時會從上頜(臉頰的骨頭)取一塊骨膜,放在牙床裂隙中(他把這技術稱為“無骨的植骨”)。追蹤的結果,牙床裂隙果真會自行長骨頭,9歲的時候不需要牙床植骨的手術。可是這些病患都會產生嚴重的上頜後縮(因為裂隙寬,手術對上頜傷害比較大),所以在70年代之後就沒有醫生再採用。紐約大學在90年代,利用唇修復前的鼻牙槽塑形讓裂隙靠攏,唇修復手術時同時修復牙床,因為牙床已經靠攏,所以手術對上頜的傷害會比較小。他們報告67%的病患不需牙床植骨,而且顏面發育沒影響。長庚在90年代末期也採用這種做法,這些病患有近70%的比例不需要後來的牙床植骨(這數字比紐約大學報告的數字還好),可是上頜後縮的比例還是升高許多(與紐約大學的報告不同)。所以我們那時候做了幾年之後就放棄了這種做法。這些做法告訴我們:在3個月大的時候,修復牙床裂隙的骨膜,會在裂隙中自行產生骨頭(骨膜的成骨能力很好),可是會導致顏面發育的異常。那如果在別的年齡手術,結果又會是如何呢?查證文獻,發現瑞典那邊,捨棄了3個月的修復,改在6歲左右修復牙床(還是不植骨)。他們的報告:裂隙仍然會長新的骨頭,顏面發育也沒有大的影響。可是其他的文獻大多數認為6歲去做牙床手術,對顏面發育還是會有不好的影響。基於先前相信紐約大學報告的教訓,我決定不追隨瑞典的手術年齡,而是選在正式牙床植骨的年齡做牙床修復(這年齡本來就要做牙床植骨,所以對於上頜生長發育的影響,兩者應該是一樣的)。只是理論上年齡越早,骨膜會生成骨頭的能力越強,9歲的牙床修復,生成新骨的能力是否能和3個月或6歲一樣呢?
我在幾年前執行了一個前瞻性的研究計畫(研究計畫未獲科技部和長庚醫研部的青睞,完全沒有研究經費,靠著我別的研究計劃的研究助理的幫忙!計畫卻還要通過長庚人體試驗委員會的審核),感謝家長的支持與參與(尤其是中部的家長),讓我的計畫可以完成。病患是單側唇顎裂,(因為雙側裂的人數只有單側裂的1/9,單側裂都花了3年才收集到足夠的病患,雙側裂要花27年以上)分為兩組,由抽籤決定是否植骨(不論裂隙大小或牙齒是否歪斜),避免人為選擇的偏差。手術前後用電腦斷層攝影來評估裂隙的大小與新生成的骨頭的體積。這項研究進行了4年,在去年8月完成術後一年的追蹤。按照目前醫學倫理的規定,在前瞻性研究的執行過程中,必須持續對兩組病患的結果進行評估,如果其中一組有比預期更差的結果,研究必須終止(以免危害病患)。我能夠把研究做完,至少證明了沒有植骨這群病患的結果不差,不然研究也做不下去。目前術後一年追蹤結果還在分析比較,可是術後6個月的結果已經顯示:9歲的病患,如果合併牙齒矯正,植骨與不植骨的結果是一樣的!如果沒有牙齒矯正,不植骨的病患雖然有新骨生成,可是生成的骨頭的體積就會比植骨的病患少。這結果證實了我們先前的想法:9歲的牙床修復,生成新骨的能力會比3個月或6歲弱,可是如果合併牙齒矯正,生成新骨的能力就會變好。再參照前幾篇的貼文:1.用齒列矯正加上牙床修復,來挽救先前植骨失敗的案例,2.牙床植骨前的齒列矯正,會讓牙床植骨的結果更好(我們的另一個前瞻性研究)。綜合這些經驗與想法,就是我目前對於牙床修復的做法:手術年齡是9-11歲,手術前3-6個月開始術前齒列矯正(時間長短是看牙齒歪斜程度或裂隙的寬窄),手術只做牙床修復,不移植骨頭。術後持續牙齒矯正6個月,用齒列矯正的力量,刺激骨膜產生新的骨頭。
至於雙側裂的病患,雖然沒有前瞻性的研究,可是因為裂隙寬窄與牙齒歪斜的問題,幾乎所有雙側裂的病患都會做術前的齒列矯正。多年來,雙側裂的病患,我幾乎都是一次手術同時修復兩側牙床,沒有植骨。鮮少有病患再經歷第二次的手術(表示失敗率極低)。我們評估新骨生成的程度,雙側裂的病患比單側裂還好!
各位看了這一系列的貼文,應該可以了解一種手術演進的過程。如果我們安於90年代的不錯的成果,沒有去設想困難案例的解決之道,或是我幾年前沒有突然想起去查證骨庫裡冷藏骨頭的數量……….沒有這些事情,我們的牙床植骨手術,就會永遠停留在我1990年從加拿大學習回來的技術,或是甚至停留在我80年代長庚的技術,再也不會有所進步!
這三個通路中,靠上顎(組織沒有彈性),與靠鼻底(傷口比較深)的縫合,比較會有困難。有時候沒辦法縫到滴水不漏,雖然用了一些稱為“組織黏合劑“的東西來封閉傷口,有些病患還是會有感染的問題。
先前貼文當中曾提到,我最早學習的手術方式:就是因為怕鼻底與上顎的通路不好縫合,所以縮小手術的範圍。這樣雖然沒有縫合的問題,可是手術範圍小,往往會在上顎留下殘餘的裂隙,術後進食喝水,還是會從鼻腔反流。另外裂隙沒有完全暴露,移植的骨量不夠,存活的骨量更少。雖然經歷手術,卻沒有達成手術的目的。我從國外進修回來,雖然大力推廣我從國外老師學來的技術,可是同仁們往往囿於鼻底與上顎通路縫合的困難度,而沿用傳統的手術方式。
大約7-8年前開始,為了避免失敗,對於鼻底或上顎傷口縫合有困難的病患,雖然已經從骨盆挖取了骨頭,我就不再勉強把骨頭植入,只把軟組織縫合。這樣傷口雖然不夠緊密,因為沒有移植骨頭,卻也都不會感染。已經挖取的骨頭,就放在超過零下50度的骨庫冷藏。原本的想法,是先讓軟組織癒合,等6-12個月之後,再次手術植入已經挖好的骨頭。當時跟家長們也是這麼說的:”歹勢!6-12個月之後,再次手術,規模會比較小,也不會疼痛“(不用再次挖骨)。
這些病患在6-12個月後,原本預定的再次手術之前,都會再拍牙床的X光片(要做植骨前後的比較),許多病患的X光都顯示裂隙中有新骨生成,既然有新骨生成,手術當然會取消。這樣過了幾年,有一天突然想起多數這樣的病患都沒有再次手術,為了查證我的記憶,於是請負責骨庫的同仁去骨庫查一查這些病患的骨頭,果真絕大多數還在冷藏(表示都沒有經歷再次的手術)。這種發現激起我的好奇:植骨手術是否真的需要移植骨頭?我請一位年輕醫師(目前已經去開業的何于甄醫師),把這些病患的X光調出來評估,結果顯示:只有牙床修復的病患,新骨生成的效果似乎跟植骨的病患類似。
我好好查了醫學文獻:修復牙床裂隙的骨膜,的確可以自行產生骨頭。早在60年代,瑞典的唇顎裂大師Skoog,就曾經在3個月大唇修復的同時,修復牙床,他同時會從上頜(臉頰的骨頭)取一塊骨膜,放在牙床裂隙中(他把這技術稱為“無骨的植骨”)。追蹤的結果,牙床裂隙果真會自行長骨頭,9歲的時候不需要牙床植骨的手術。可是這些病患都會產生嚴重的上頜後縮(因為裂隙寬,手術對上頜傷害比較大),所以在70年代之後就沒有醫生再採用。紐約大學在90年代,利用唇修復前的鼻牙槽塑形讓裂隙靠攏,唇修復手術時同時修復牙床,因為牙床已經靠攏,所以手術對上頜的傷害會比較小。他們報告67%的病患不需牙床植骨,而且顏面發育沒影響。長庚在90年代末期也採用這種做法,這些病患有近70%的比例不需要後來的牙床植骨(這數字比紐約大學報告的數字還好),可是上頜後縮的比例還是升高許多(與紐約大學的報告不同)。所以我們那時候做了幾年之後就放棄了這種做法。這些做法告訴我們:在3個月大的時候,修復牙床裂隙的骨膜,會在裂隙中自行產生骨頭(骨膜的成骨能力很好),可是會導致顏面發育的異常。那如果在別的年齡手術,結果又會是如何呢?查證文獻,發現瑞典那邊,捨棄了3個月的修復,改在6歲左右修復牙床(還是不植骨)。他們的報告:裂隙仍然會長新的骨頭,顏面發育也沒有大的影響。可是其他的文獻大多數認為6歲去做牙床手術,對顏面發育還是會有不好的影響。基於先前相信紐約大學報告的教訓,我決定不追隨瑞典的手術年齡,而是選在正式牙床植骨的年齡做牙床修復(這年齡本來就要做牙床植骨,所以對於上頜生長發育的影響,兩者應該是一樣的)。只是理論上年齡越早,骨膜會生成骨頭的能力越強,9歲的牙床修復,生成新骨的能力是否能和3個月或6歲一樣呢?
我在幾年前執行了一個前瞻性的研究計畫(研究計畫未獲科技部和長庚醫研部的青睞,完全沒有研究經費,靠著我別的研究計劃的研究助理的幫忙!計畫卻還要通過長庚人體試驗委員會的審核),感謝家長的支持與參與(尤其是中部的家長),讓我的計畫可以完成。病患是單側唇顎裂,(因為雙側裂的人數只有單側裂的1/9,單側裂都花了3年才收集到足夠的病患,雙側裂要花27年以上)分為兩組,由抽籤決定是否植骨(不論裂隙大小或牙齒是否歪斜),避免人為選擇的偏差。手術前後用電腦斷層攝影來評估裂隙的大小與新生成的骨頭的體積。這項研究進行了4年,在去年8月完成術後一年的追蹤。按照目前醫學倫理的規定,在前瞻性研究的執行過程中,必須持續對兩組病患的結果進行評估,如果其中一組有比預期更差的結果,研究必須終止(以免危害病患)。我能夠把研究做完,至少證明了沒有植骨這群病患的結果不差,不然研究也做不下去。目前術後一年追蹤結果還在分析比較,可是術後6個月的結果已經顯示:9歲的病患,如果合併牙齒矯正,植骨與不植骨的結果是一樣的!如果沒有牙齒矯正,不植骨的病患雖然有新骨生成,可是生成的骨頭的體積就會比植骨的病患少。這結果證實了我們先前的想法:9歲的牙床修復,生成新骨的能力會比3個月或6歲弱,可是如果合併牙齒矯正,生成新骨的能力就會變好。再參照前幾篇的貼文:1.用齒列矯正加上牙床修復,來挽救先前植骨失敗的案例,2.牙床植骨前的齒列矯正,會讓牙床植骨的結果更好(我們的另一個前瞻性研究)。綜合這些經驗與想法,就是我目前對於牙床修復的做法:手術年齡是9-11歲,手術前3-6個月開始術前齒列矯正(時間長短是看牙齒歪斜程度或裂隙的寬窄),手術只做牙床修復,不移植骨頭。術後持續牙齒矯正6個月,用齒列矯正的力量,刺激骨膜產生新的骨頭。
至於雙側裂的病患,雖然沒有前瞻性的研究,可是因為裂隙寬窄與牙齒歪斜的問題,幾乎所有雙側裂的病患都會做術前的齒列矯正。多年來,雙側裂的病患,我幾乎都是一次手術同時修復兩側牙床,沒有植骨。鮮少有病患再經歷第二次的手術(表示失敗率極低)。我們評估新骨生成的程度,雙側裂的病患比單側裂還好!
各位看了這一系列的貼文,應該可以了解一種手術演進的過程。如果我們安於90年代的不錯的成果,沒有去設想困難案例的解決之道,或是我幾年前沒有突然想起去查證骨庫裡冷藏骨頭的數量……….沒有這些事情,我們的牙床植骨手術,就會永遠停留在我1990年從加拿大學習回來的技術,或是甚至停留在我80年代長庚的技術,再也不會有所進步!
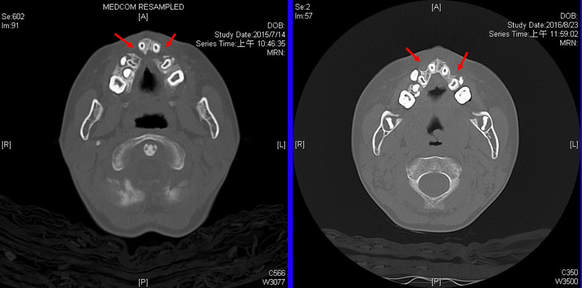
雙側裂的患者,合併齒列矯正與牙床修復,沒有植骨。左邊是術前的裂隙,右邊是術後,自行新生的骨頭。
我們在國際醫學會報告初步的成果時,曾有外國醫師質疑這項研究的價值:“What's the big deal of harvesting bone?"(“挖骨頭是有什麼了不起的事?”),這觀點或許就是與我這研究計畫未獲科技部或長庚醫研部青睞的理由相同。挖與不挖骨頭當然是沒有什麼了不起的事,不過醫學的進步,不也就是在追求更好的結果或更少的代價嗎?